1729Views 0Comments

Fuente: Este artículo se basa en el contenido del Capítulo 3: Trastornos Vasculares de la Retina del libro Atlas de la Retina – 2da edición, publicado por Editorial Amolca, una obra de referencia esencial para Oftalmólogos.
Los trastornos vasculares de la retina representan un desafío clínico frecuente en la práctica oftalmológica, especialmente en pacientes con comorbilidades sistémicas como diabetes, hipertensión y dislipidemia. Este artículo revisa los hallazgos clínicos, diagnósticos por imágenes y abordajes terapéuticos más relevantes, con base en casos ilustrativos del atlas.
Retinopatía Diabética Proliferativa: Manifestaciones Clínicas y Abordaje Quirúrgico
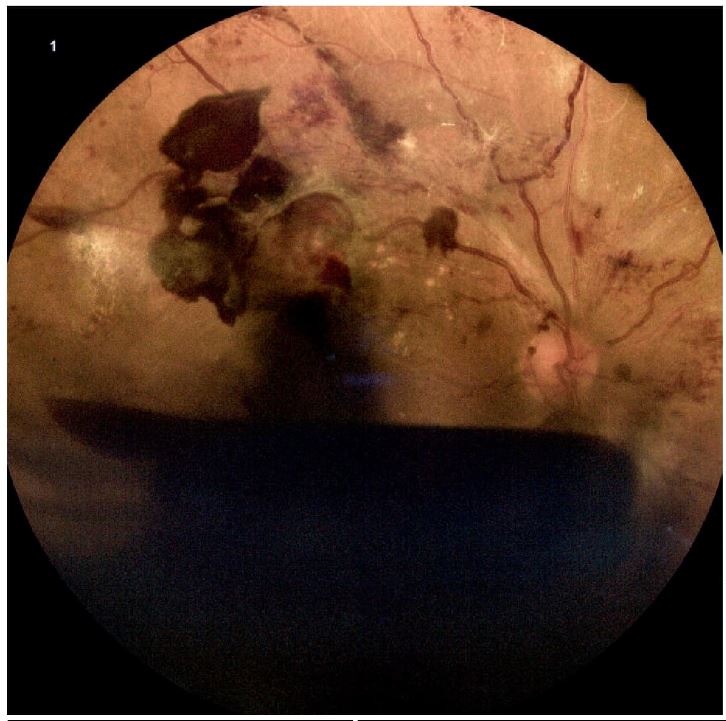
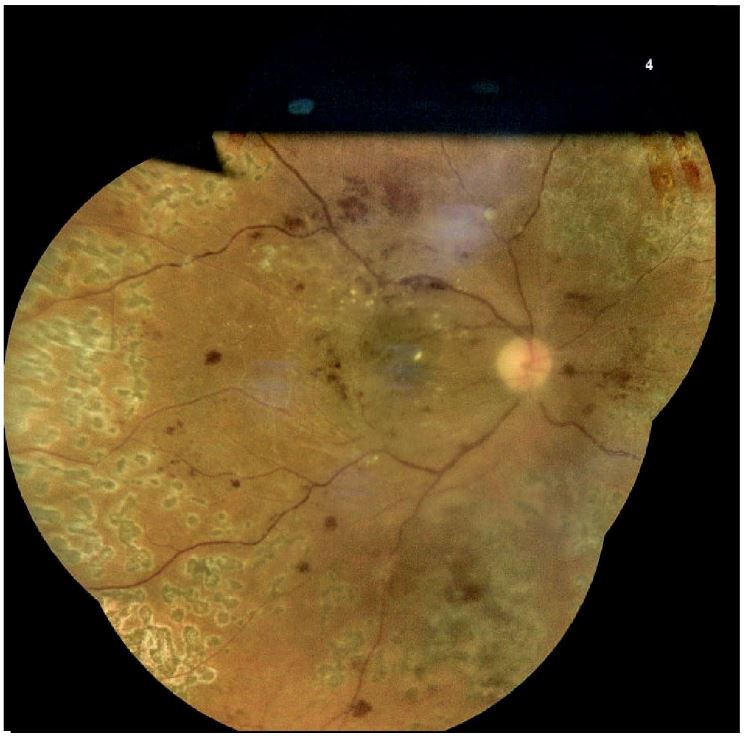
Uno de los casos destacados muestra a un paciente con retinopatía diabética proliferativa avanzada y una hemorragia subhialoidea pre-retiniana en forma de barco que oculta la mácula (Figura 3.1). Se observan hemorragias en llama y signos de isquemia retiniana grave como el arrosariamiento venoso y la esclerosis arterial difusa.
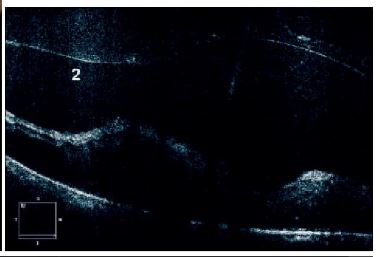
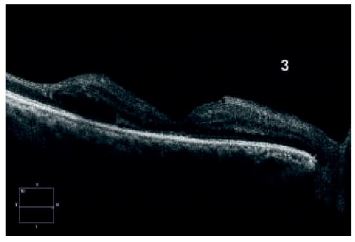
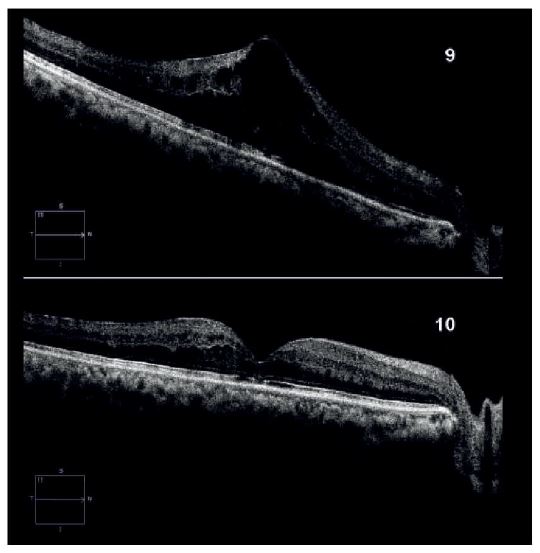
La OCT revela una hemorragia hiperreflectante y edema macular (Figura 3.2). El tratamiento incluyó vitrectomía pars plana de calibre 25 con gas intraocular (Figura 3.3). Tres semanas después, se evidenció mejoría en la claridad de los medios y marcas de endoláser. La OCT posoperatoria mostró resolución de la hemorragia y persistencia de leve edema perifoveal (Figura 3.4).
Oclusión de la Vena Central de la Retina (CRVO): Clasificación y Evolución
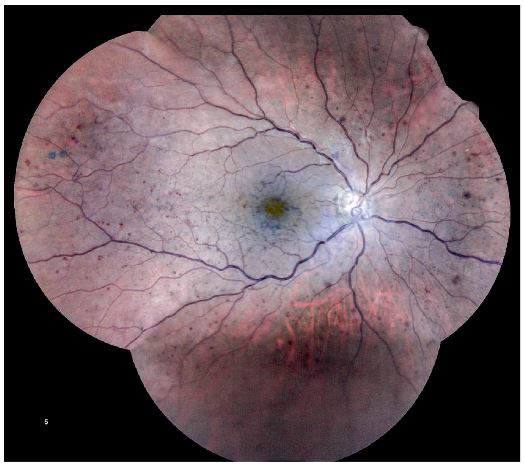
La CRVO se clasifica en variante isquémica y no isquémica, siendo esta última relativamente benigna. En la retinografía de un caso no isquémico se observan hemorragias intrarretinianas, mínima tortuosidad vascular y edema macular (Figura 3.5). La angiografía fluoresceínica muestra buena perfusión perifoveal (Figura 3.6) y fuga petaloide en la fóvea por edema macular cistoide (Figura 3.7).
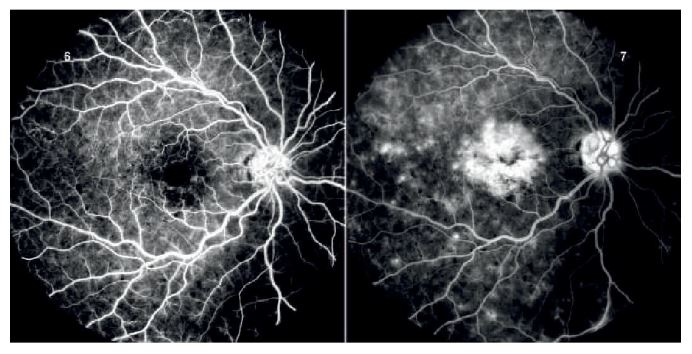
Tras tratamiento con inyecciones intravítreas mensuales, se documenta reducción del líquido retiniano y restauración del contorno foveal (Figura 3.10), aunque persisten quistes mínimos. La retinografía muestra múltiples hemorragias dispersas y vasos tortuosos (Figura 3.11).
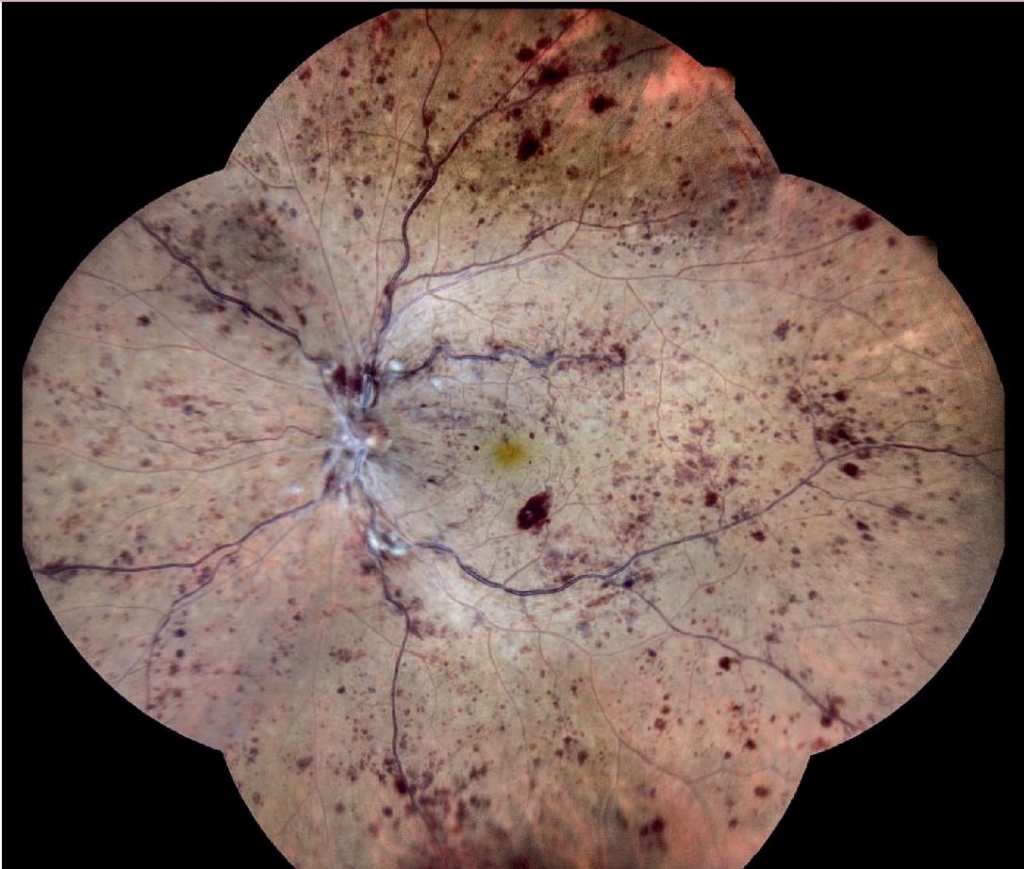
Conversión de CRVO No Isquémica a Isquémica: Indicadores y Herramientas Diagnósticas
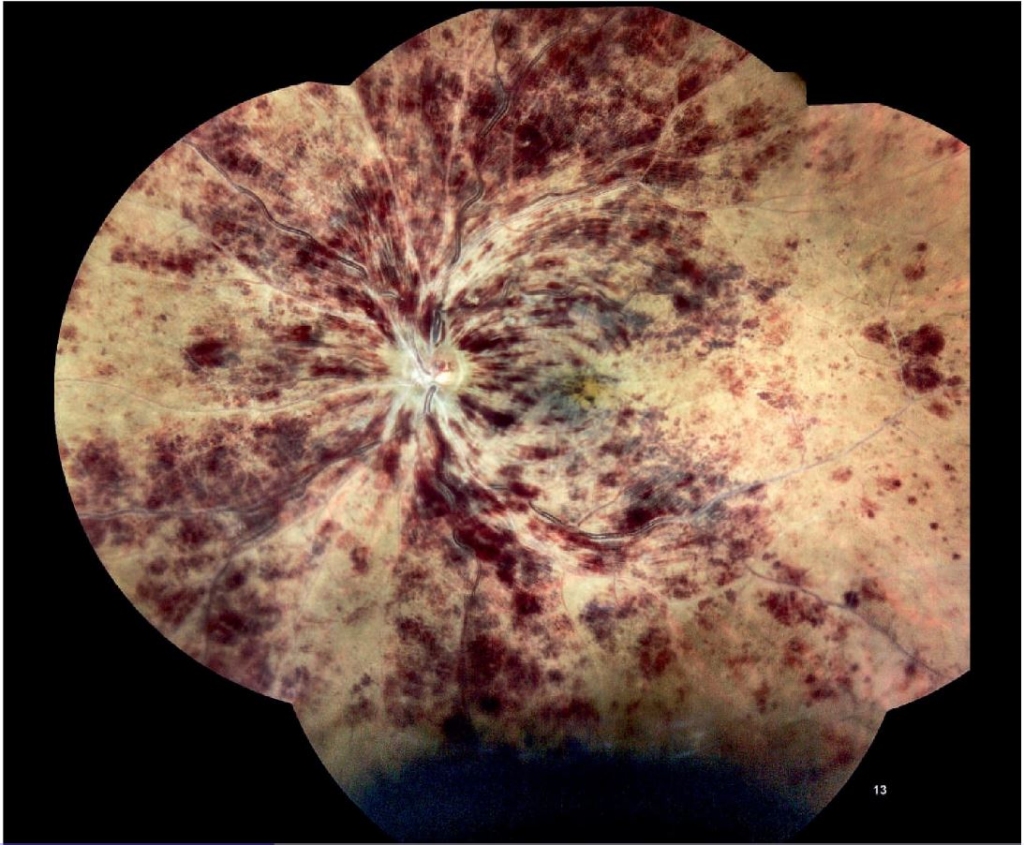
La conversión de CRVO no isquémica a isquémica se evidencia por el aumento de hemorragias con patrón de “sangre y truenos” (Figura 3.13). Un estudio citado en el capítulo indica una probabilidad acumulada del 13% en 18 meses para esta conversión.
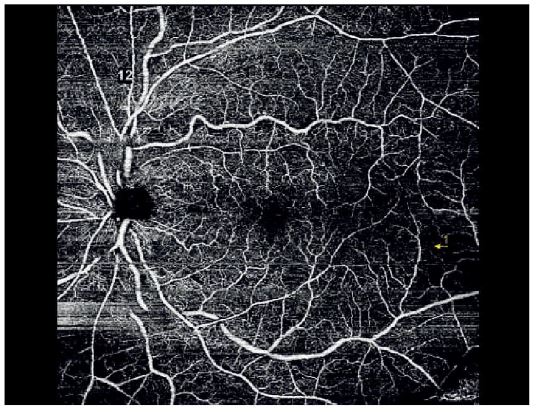
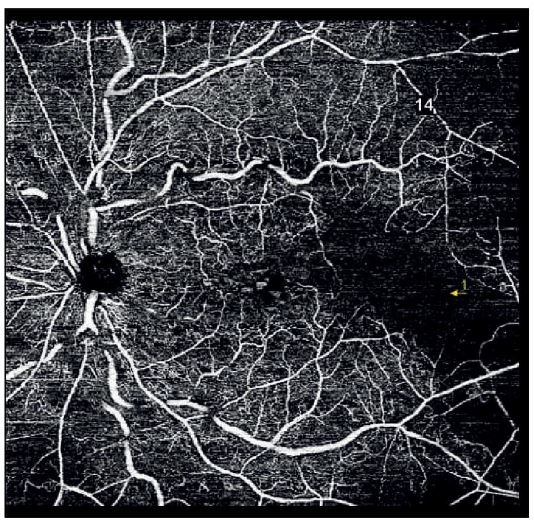
La angiografía por OCT permite visualizar áreas de no perfusión (Figura 3.12) y detectar progresión de la isquemia (Figura 3.14), superando las limitaciones de la fluoresceínica tradicional en presencia de hemorragias extensas.
Factores de Riesgo Sistémicos y Consideraciones Clínicas en CRVO
La CRVO es más común en pacientes mayores de 65 años, con factores de riesgo como diabetes, hipertensión, hiperlipidemia y glaucoma. También se asocia a trastornos hematológicos y vasculitis autoinmune en pacientes jóvenes.
Aunque suele ser unilateral, existe un riesgo anual del 1% de desarrollar oclusión vascular en el ojo contralateral. El síntoma más frecuente es la visión borrosa indolora de aparición súbita, y con el tiempo, las hemorragias pueden resolverse dejando alteraciones en el epitelio pigmentario.
Trastornos vasculares de la retina – Conclusión
Los trastornos vasculares de la retina, como la retinopatía diabética proliferativa y la oclusión de la vena central de la retina, requieren una evaluación clínica y diagnóstica minuciosa. El uso de tecnologías avanzadas como la OCT y la angiografía por OCT permite una mejor caracterización de la perfusión retiniana y la evolución de la enfermedad.
Este capítulo del Atlas de la Retina – 2da edición de Editorial Amolca ofrece una guía visual y práctica para oftalmólogos, destacando la importancia de un diagnóstico temprano, un tratamiento oportuno y el seguimiento continuo para preservar la función visual del paciente.
Consulta más artículos de Oftalmología dando clic aquí.