430Views 0Comments
Este artículo se basa en el capítulo 15 del libro Atlas de cirugías del nervio facial y procedimientos de reanimación, de Madhuri Mehta, publicado por la Editorial Amolca, y aborda la parálisis facial bilateral, su evaluación clínica y las principales estrategias de tratamiento médico y quirúrgico.
La parálisis facial bilateral es una condición poco frecuente que compromete los nervios faciales de ambos lados del rostro. Aunque afecta simultáneamente a los dos nervios, el grado de compromiso no siempre es igual en cada lado. Su aparición puede ser simultánea o progresiva, afectando primero un lado y, días después, el otro. El resultado clínico suele ser impactante: un rostro con apariencia de “máscara”, sin expresión emocional ni movimiento voluntario, lo que genera un profundo impacto funcional y psicológico en el paciente.
Manifestaciones clínicas: más allá de la estética
El compromiso de la musculatura facial tiene consecuencias directas sobre funciones esenciales.
La parálisis de la porción superior de la cara puede provocar un cierre ocular incompleto o incluso la incapacidad total para cerrar los ojos, lo que expone la córnea a ulceraciones y daño ocular severo. Por su parte, la parálisis facial inferior afecta la sonrisa —tanto emocional como voluntaria—, el habla y la capacidad para comer. En conjunto, estas alteraciones hacen que los pacientes no puedan transmitir emociones a través de su expresión facial, afectando su comunicación y calidad de vida.
Causas más frecuentes de la parálisis facial bilateral
Entre las causas más comunes se encuentra la fractura postraumática bilateral del hueso temporal, generalmente asociada a accidentes de tráfico. Le siguen la parálisis de Bell bilateral, el síndrome de Ramsay Hunt y otras patologías menos frecuentes.
La causa específica, la extensión de la lesión y el momento de aparición de la parálisis son factores determinantes para establecer si la recuperación será espontánea con tratamiento médico o si será necesaria una intervención quirúrgica. Estos mismos elementos influyen directamente en el enfoque terapéutico y en el pronóstico funcional del paciente.
Evaluación clínica: un examen integral y detallado
Dado que ambos nervios faciales están comprometidos, la evaluación clínica debe ser exhaustiva. Esta incluye el examen completo de la distribución de ambos nervios faciales, evaluando la simetría entre el lado derecho y el izquierdo, tanto en reposo como durante los movimientos voluntarios e involuntarios.
Además del nervio facial, es obligatorio realizar una exploración completa de oídos, nariz, garganta y un examen neurológico detallado. A diferencia de otros tipos de parálisis facial, la evaluación topográfica tiene un valor limitado en esta condición, por lo que no se realiza de forma rutinaria.
Enfoque terapéutico: del manejo médico a la cirugía
El tratamiento conservador suele basarse en el uso de corticoides, con o sin antivirales, y antibióticos según la etiología sospechada. La fisioterapia es un pilar fundamental y debe formar parte del protocolo de tratamiento desde etapas tempranas.
Independientemente de la causa o del grado de parálisis, el cuidado ocular es obligatorio en todos los pacientes, ya que la protección de la córnea es esencial para prevenir complicaciones visuales irreversibles.
¿Cuándo está indicada la cirugía?
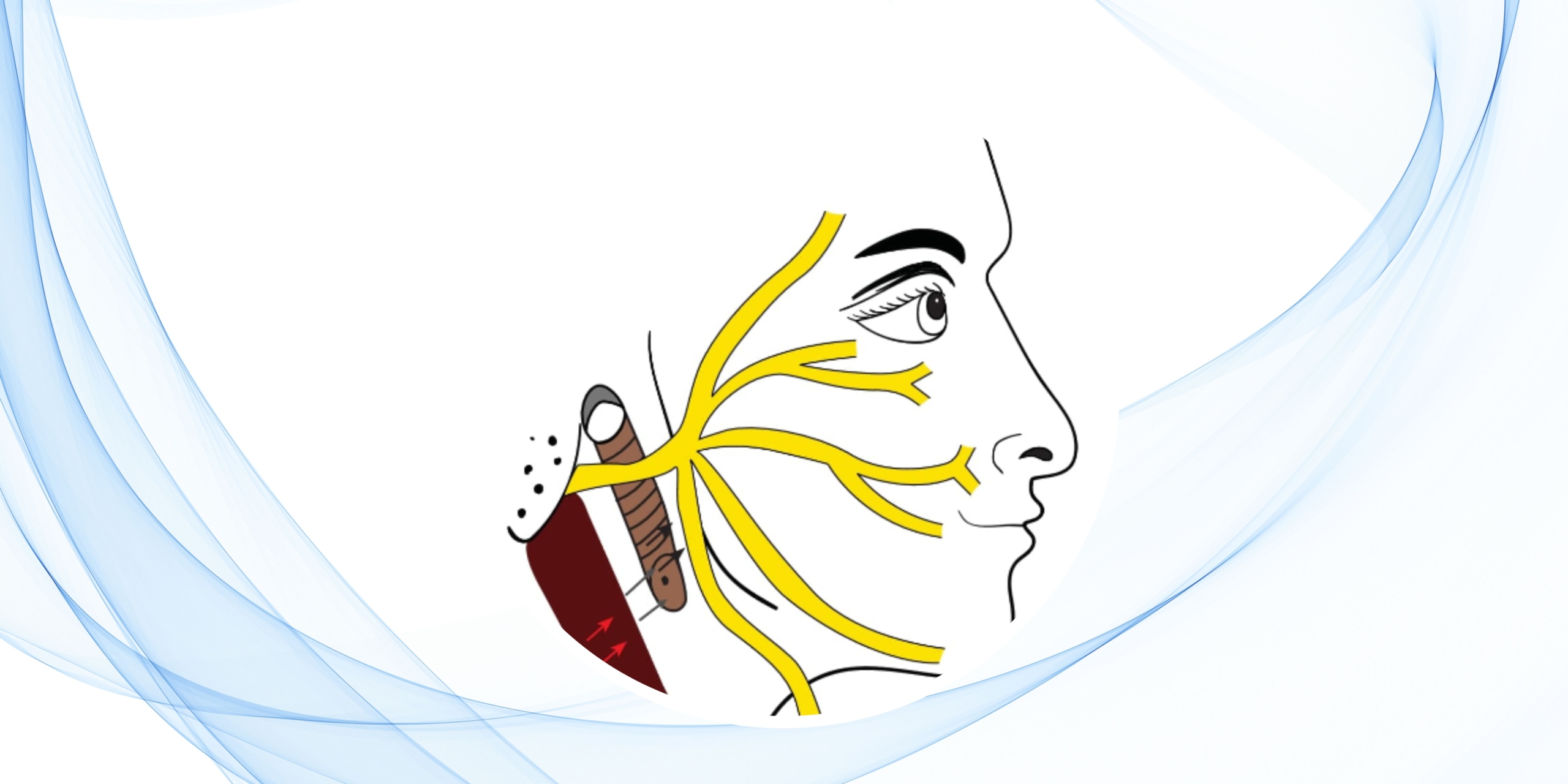
Las lesiones postraumáticas, la neurofibromatosis tipo 2 y las parálisis faciales idiopáticas que no muestran mejoría tras cuatro meses de tratamiento conservador suelen requerir intervención quirúrgica. Las opciones incluyen reparación primaria del nervio, injertos de nervio libre, transferencias de nervio motor y procedimientos estáticos o dinámicos complementarios, siempre acompañados de terapia adyuvante.
En la parálisis facial bilateral postraumática, el tratamiento varía según el grado de afectación y el tipo de lesión:
- Cuando ambos lados presentan parálisis grado VI (escala de House-Brackmann) con fracturas longitudinales que comprimen el nervio sin seccionarlo, se recomienda operar uno de los lados de forma temprana para favorecer la recuperación funcional.
- En parálisis bilaterales de grado V o inferior, el manejo suele ser conservador, ya que la recuperación espontánea ocurre en semanas o meses.
- Si existe una sección completa del nervio en un lado y solo compresión en el otro, debe priorizarse la reparación del nervio seccionado, seguida de la descompresión contralateral.
- Cuando un lado presenta parálisis grado VI y el otro un grado menor, se interviene primero el lado más severamente afectado.
- En los casos excepcionales de sección completa bilateral del nervio facial, se recomienda la cirugía temprana de ambos lados, junto con procedimientos estáticos como el implante de peso de oro en el párpado superior.
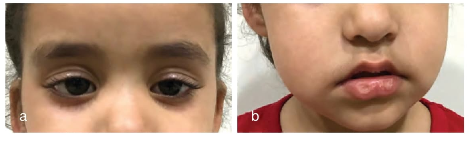
Caso clínico: parálisis facial bilateral en edad pediátrica
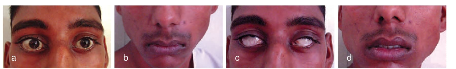
Una niña de 4 años consultó por pérdida completa de las expresiones faciales con un mes de evolución. Los síntomas comenzaron de forma insidiosa con debilidad facial derecha, seguida de desviación del ángulo de la boca, cierre ocular incompleto y, posteriormente, compromiso bilateral completo. No existían antecedentes infecciosos, traumáticos ni quirúrgicos relevantes.
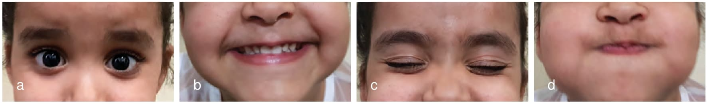
En la exploración clínica, la paciente presentaba un rostro inexpresivo, cierre ocular bilateral incompleto y ausencia de movimientos faciales voluntarios. Se diagnosticó una parálisis facial bilateral de grado VI (neurona motora inferior). Los estudios complementarios, incluidos análisis de laboratorio, tomografía computarizada y resonancia magnética, no mostraron hallazgos patológicos relevantes.
Con el diagnóstico de parálisis de Bell bilateral, se instauró tratamiento con antibióticos, esteroides intravenosos, aciclovir y cuidados oculares. La evolución fue favorable: a las dos semanas, la paciente mostró una recuperación casi completa y, a las seis semanas, había recuperado totalmente la función del nervio facial en ambos lados, permaneciendo asintomática hasta la fecha.
Conclusión
La parálisis facial bilateral representa un desafío diagnóstico y terapéutico debido a su baja frecuencia y a su significativo impacto funcional. Un abordaje clínico integral, un diagnóstico oportuno y una estrategia terapéutica individualizada son fundamentales para mejorar el pronóstico. Tal como se expone en el capítulo 15 del libro Atlas de cirugías del nervio facial y procedimientos de reanimación, de Madhuri Mehta, el análisis adecuado de cada caso permite que, incluso en situaciones de compromiso severo, una intervención bien indicada conduzca a la recuperación funcional y a la restitución de la expresión facial.
Consulta más artículos de Neurocirugía aquí