41Views 0Comments
Este artículo se basa en el capítulo 12, Quimioterapia intraperitoneal hipertérmica (HIPEC), del libro Principios de Cirugía Oncológica Ginecológica, de Pedro T. Ramírez, publicado por la Editorial Amolca. En él se desarrolla el papel de la HIPEC como estrategia terapéutica en el cáncer epitelial de ovario, abordando sus fundamentos biológicos, su integración en la cirugía citorreductora, la evidencia clínica disponible y los aspectos técnicos que influyen en su seguridad y eficacia dentro del manejo oncológico ginecológico contemporáneo.
El cáncer epitelial de ovario continúa siendo una de las neoplasias ginecológicas con mayor mortalidad a nivel mundial. A pesar de los avances en técnicas quirúrgicas, esquemas de quimioterapia sistémica y terapias de mantenimiento, los resultados en supervivencia han mostrado solo mejoras modestas, especialmente en los estadios avanzados. Esto se debe, en gran parte, a su patrón de diseminación peritoneal, que favorece la presencia de enfermedad voluminosa en pelvis y abdomen al momento del diagnóstico, así como a la alta tasa de recurrencia incluso tras una citorreducción agresiva y quimioterapia intravenosa.
Ante este escenario, la comunidad científica ha explorado estrategias terapéuticas dirigidas directamente a la cavidad peritoneal, buscando mejorar el control local de la enfermedad y optimizar la eficacia de los tratamientos existentes.
La quimioterapia intraperitoneal y el papel de la hipertermia
La administración de quimioterapia por vía intraperitoneal ha demostrado ventajas farmacológicas frente a la vía intravenosa, como una mayor concentración local del fármaco, mayor tiempo de exposición tumoral y un acceso directo a las células malignas. Sin embargo, su uso clínico se ha visto limitado por la toxicidad, la complejidad logística y la baja tolerancia de algunos pacientes.
La quimioterapia intraperitoneal hipertérmica (HIPEC) surge como una evolución de este enfoque, al integrar la administración de agentes quimioterapéuticos directamente en la cavidad peritoneal durante la cirugía citorreductora, aprovechando el efecto potenciador de la hipertermia. El aumento de la temperatura mejora la penetración tumoral de los fármacos y potencia su efecto citotóxico, especialmente en agentes basados en platino.
Mecanismos biológicos detrás de la HIPEC
Aunque las bases moleculares de la HIPEC aún se encuentran en investigación, diversos estudios han demostrado que la hipertermia interfiere con los mecanismos de reparación del ADN en las células tumorales, incrementando su sensibilidad a la quimioterapia. Investigaciones a nivel proteómico y transcriptómico han evidenciado cambios en la expresión génica relacionados con la respuesta al estrés térmico, el plegamiento de proteínas y la activación de vías inflamatorias.
Además, se ha observado una modulación de la respuesta inmunitaria, incluyendo el aumento de citocinas proinflamatorias y la expresión de moléculas como PD-1, lo que abre la puerta a posibles estrategias combinadas entre HIPEC e inmunoterapia en el futuro.
HIPEC en el tratamiento inicial del cáncer de ovario
Durante años, la evidencia sobre HIPEC en cáncer de ovario se basó principalmente en estudios observacionales. Sin embargo, la publicación de ensayos clínicos aleatorizados de fase III ha marcado un punto de inflexión. Estudios como el de van Driel y colaboradores demostraron que la adición de HIPEC con cisplatino durante la cirugía citorreductora de intervalo en pacientes con estadio III se asocia con mejoras significativas en la supervivencia global y libre de progresión, sin incrementar la morbilidad ni afectar la calidad de vida.
Estos hallazgos llevaron a que guías internacionales, como las de la NCCN, incorporaran la HIPEC como una opción terapéutica en escenarios específicos, particularmente cuando se logra una citorreducción óptima. Ensayos posteriores han reforzado estos resultados, aunque también han puesto de manifiesto la importancia de una adecuada selección de pacientes y del manejo cuidadoso de las complicaciones, especialmente las relacionadas con la función renal.
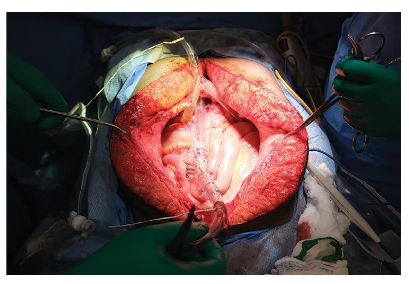
Evidencia emergente y estudios en curso
El interés creciente en la HIPEC ha impulsado múltiples ensayos clínicos prospectivos que buscan definir su papel óptimo en el tratamiento inicial del cáncer de ovario. Estos estudios exploran diferentes momentos de administración, esquemas farmacológicos y criterios de selección, con el objetivo de maximizar el beneficio clínico y minimizar los riesgos. Los resultados de estos ensayos serán determinantes para consolidar o redefinir las indicaciones actuales de la HIPEC.
El uso de HIPEC en el contexto de enfermedad recurrente ha sido menos explorado y presenta resultados más heterogéneos. Algunos estudios han mostrado beneficios potenciales, especialmente en pacientes con enfermedad resistente al platino, mientras que otros no han evidenciado mejoras significativas en supervivencia. No obstante, la mayoría de los ensayos coinciden en que la HIPEC es una estrategia segura cuando se aplica en centros especializados, aunque su eficacia en este escenario aún debe confirmarse mediante estudios clínicos adicionales.
Más allá del cáncer de ovario, la HIPEC se ha utilizado en diversas neoplasias con diseminación peritoneal, como el cáncer colorrectal, el pseudomixoma peritoneal y el mesotelioma peritoneal. En subtipos histológicos raros de cáncer de ovario, estudios retrospectivos sugieren que ciertas variantes, como el carcinoma mucinoso o los tumores de células de la granulosa, podrían beneficiarse particularmente de esta estrategia, abriendo nuevas líneas de investigación clínica.
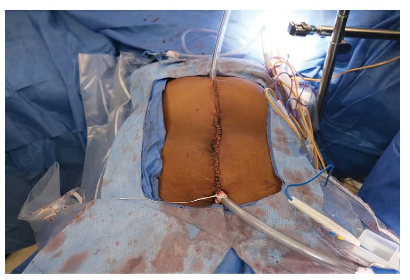
Aspectos técnicos y consideraciones clínicas
La implementación de la HIPEC requiere una planificación meticulosa. La selección adecuada de pacientes, la evaluación preoperatoria exhaustiva —especialmente de la función renal— y la coordinación entre los equipos quirúrgicos, anestésicos y de enfermería son fundamentales para garantizar la seguridad del procedimiento. Durante la cirugía, el control hemodinámico, la prevención de la nefrotoxicidad y el manejo preciso de la temperatura son aspectos críticos.
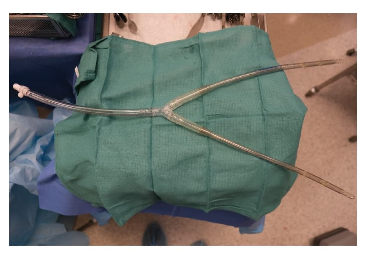
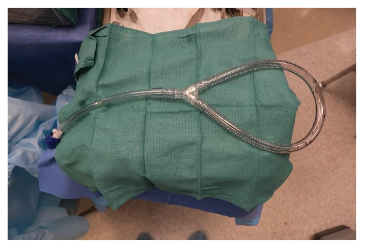
Existen dos técnicas principales para la administración de HIPEC: la técnica abierta y la cerrada. Aunque no hay evidencia concluyente que favorezca una sobre la otra, muchos centros optan por la técnica cerrada debido a su mayor control térmico y menor exposición del personal sanitario a los agentes quimioterapéuticos.
Conclusión
La quimioterapia intraperitoneal hipertérmica representa una herramienta terapéutica de alto impacto en el manejo del cáncer epitelial de ovario, especialmente en el contexto de la cirugía citorreductora de intervalo, como se expone en el capítulo 12 del libro Principios de Cirugía Oncológica Ginecológica, de Pedro T. Ramírez. La evidencia actual respalda su seguridad y eficacia en escenarios bien seleccionados, mientras que los estudios en curso continúan ampliando nuestro entendimiento sobre su verdadero alcance. A medida que se profundiza en sus mecanismos biológicos y se optimizan sus protocolos, la HIPEC se consolida como un componente clave dentro del abordaje multidisciplinario del cáncer de ovario.
¿Quieres leer más artículos de Ginecología? Clic aquí