3342Views 0Comments
La Pérdida Gestacional Recurrente (RPL) se define como la pérdida de tres o más embarazos antes de las 20 semanas de gestación. Sin embargo, hoy las guías médicas reconocen el mayor riesgo de aborto espontáneo después de dos pérdidas, lo que destaca la relevancia de evaluar la pérdida de dos embarazos como un problema clínico importante.
A pesar de los avances en la comprensión de la pérdida gestacional recurrente, persisten discrepancias en las directrices médicas, especialmente en lo que respecta a la definición de abortos consecutivos o no consecutivos. Estas discrepancias dificultan la interpretación de los datos y resultados científicos, destacando la necesidad de estandarizar criterios en este campo.
La RPL afecta al 2-5 % de las parejas en edad fértil, clasificándose en primaria y secundaria según los antecedentes reproductivos de la mujer.
(DRES. DOMÉNICO ARDUINI Y MARIANO PALERMO EN SU LIBRO “MEDICINA MATERNO-FETAL. TOMO 2″, PUBLICADO POR EDITORIAL AMOLCA).
Los factores causales tradicionales de la RPL incluyen aberraciones cromosómicas, trastornos endocrinos y, particularmente, malformaciones uterinas anatómicas. Y, aunque se identifique un factor etiológico en el 50% de los casos, el resto permanece sin explicación (uRPL), las cuales pueden ser inmunológicas, relacionadas con la interacción entre el trofoblasto y las células inmunes maternas.
En este artículo, se explorará la relación entre las malformaciones uterinas congénitas y la pérdida gestacional recurrente, explorando su diagnóstico y terapias disponibles en su manejo.
Malformaciones uterinas congénitas
Las malformaciones uterinas congénitas, que son desviaciones de la anatomía normal debido a un desarrollo embriológico anormal de los conductos paramesonéfricos o de Müller, representan una afección común con una prevalencia del 4 % al 7 %. Estas anomalías, que pueden incluir agenesia uterina, útero unicorne, útero bicorne, útero septado y útero arcuato, de acuerdo con el tipo y grado de distorsión anatómica podrían estar asociadas con problemas de salud y reproductivos.
Estudios han demostrado una asociación entre las anomalías uterinas y la Pérdida Gestacional Recurrente (RPL), con una mayor incidencia de abortos espontáneos en mujeres con malformaciones uterinas congénitas en comparación con las mujeres fértiles. Además, se ha observado una incidencia elevada de anomalías uterinas congénitas en pacientes con RPL en comparación con controles fértiles, aunque la prevalencia no difiere significativamente entre mujeres con antecedentes de dos abortos espontáneos y aquellas con tres o más pérdidas gestacionales anteriores.
Este artículo ha sido redactado con base en la información del libro: “Medicina materno-fetal. Tomo 2», de Domenico Arduini y Mario Palermo, con la colaboración de otros expertos en el campo de la medicina perinatal.
Diagnóstico
Las anomalías uterinas congénitas relevantes incluyen el útero septado, útero bicorpóreo con cuello uterino normal (útero bicorne según la AFS), útero bicorpóreo con doble cuello uterino (útero didelfo según la AFS) y el hemiútero (útero unicorne según la AFS), cada uno con diferentes implicaciones en el rendimiento reproductivo.
De esta forma, resulta crucial contar con un sistema de clasificación confiable para estas anomalías, para un diagnóstico y tratamiento más efectivos. Aunque la clasificación de Buttram y Gibbons de 1979 es ampliamente utilizada, presenta limitaciones en la clasificación precisa, utilidad clínica y simplicidad. Además, con el avance de nuevas herramientas de diagnóstico y terapias, han surgido otras clasificaciones para abordar estas limitaciones, como lo es la clasificación ESHRE/ESGE publicada en 2013, el sistema más utilizado actualmente.
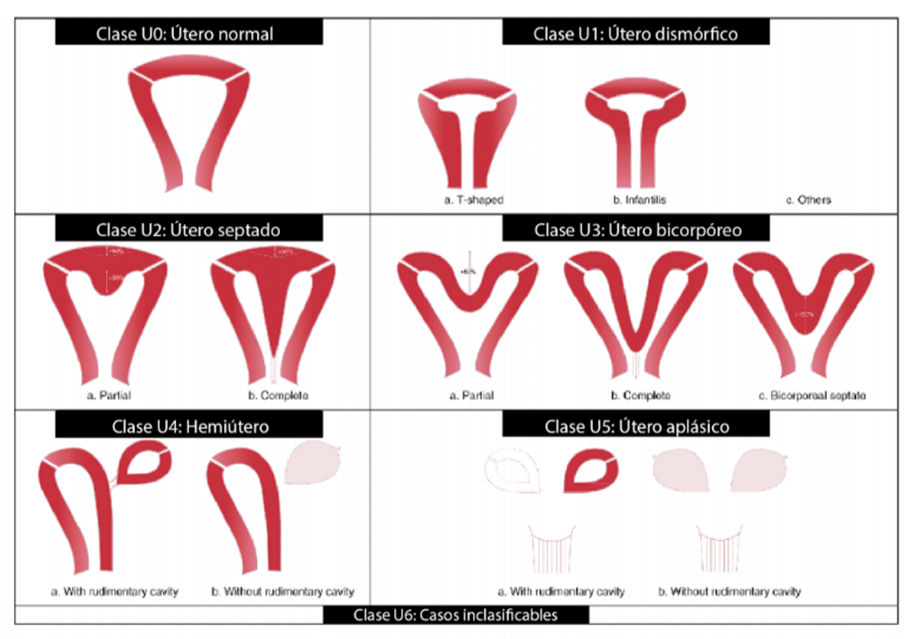
Clasificación ESHRE/ESGE de las anomalías uterinas
Esta clasificación se basa en la anatomía para categorizar sistemáticamente las anomalías, donde las desviaciones de la anatomía uterina derivadas de un mismo origen embriológico son la base para las clases principales. Las variaciones anatómicas de estas clases principales, que expresan diferentes grados de deformidad uterina, sustentan el diseño de las subclases. Además, las anomalías cervicales y vaginales se clasifican en subclases complementarias independientes.
Asimismo, esta clasificación ordena las anomalías en clases y subclases según la gravedad creciente de la alteración anatómica, colocando las variantes menos severas al principio y las más deformes al final. Sin embargo, se evita una subclasificación excesivamente detallada, agrupando las variantes anatómicas según su importancia clínica.
La clasificación ESHRE/ESGE incluye categorías como útero dismórfico (en forma de T e infantil), útero septado, útero bicorpóreo con cuello uterino normal (útero bicorne según la AFS), útero bicorpóreo con doble cuello uterino (útero didelfo según la AFS) y hemiútero (útero unicorne de la AFS). Entre estas anomalías, se destaca que el útero septado se ha relacionado con resultados reproductivos adversos, como la infertilidad, pérdida del embarazo y problemas obstétricos (presentación fetal anormal y parto prematuro).
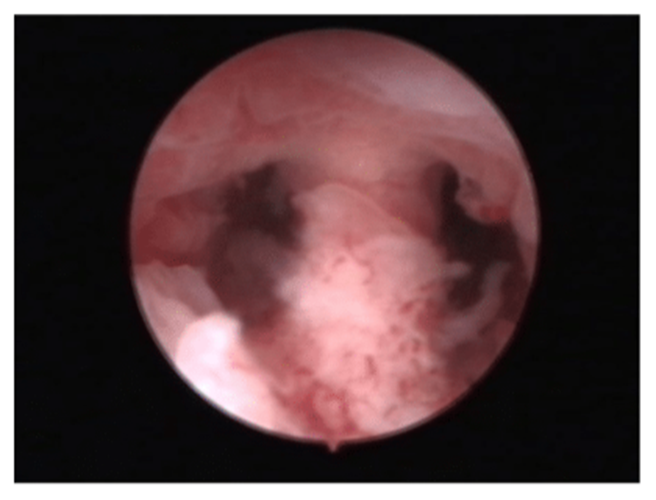
Técnicas de Diagnóstico en Anomalías Uterinas en RPL: Importancia de la Ecografía 3D Transvaginal
De acuerdo con estas observaciones, así como con las guías de ESHRE (2018), las imágenes diagnósticas del útero son importantes en mujeres con pérdida gestacional recurrente (primaria o secundaria). Así, las pautas de esta clasificación recomiendan la evaluación uterina en todas las mujeres con RPL, considerándolas de “alto riesgo” para anomalías genitales femeninas según el consenso de Thessaloniki ESHRE/ESGE.
Ahora bien, las técnicas disponibles para evaluar la cavidad uterina incluyen la ecografía transvaginal, histerosalpingografía (HSG), histeroscopia y resonancia magnética (RM). Por su parte, la HSG y la histeroscopia son métodos tradicionales pero tienen desventajas en comparación con la ecografía, como la irradiación ovárica y la morbilidad asociada con la histeroscopia. Y, en el caso de la resonancia magnética, aunque efectiva, es costosa y requiere habilidades especializadas.
La ecografía 3D transvaginal es el estándar de oro para diagnosticar anomalías uterinas gracias a su alta sensibilidad y especificidad, pues permite definir malformaciones congénitas y evaluar el tabique uterino, aunque en algunos casos, para confirmar su diagnóstico puede ser necesaria la histeroscopia.
Terapia para las malformaciones uterinas en la pérdida gestacional recurrente: Algunas Evidencias y Perspectivas
Es un hecho, aunque la prevalencia exacta de las anomalías uterinas no se ha determinado, su asociación con la pérdida gestacional recurrente ha sido ampliamente reportada; sin embargo, el mecanismo que provoca la pérdida del embarazo debido a estas malformaciones no se comprende completamente.
De acuerdo con algunos informes, el aborto temprano puede ser causado por un suministro sanguíneo deficiente hacia el tabique, lo que resulta en una implantación anormal. En cuanto a la pérdida fetal durante el segundo o tercer trimestre, esta puede relacionarse con el efecto de ocupación de espacio del tabique y la restricción del crecimiento fetal debido a la alteración de la placentación.
Basándonos en esta evidencia, restaurar la morfología uterina podría potencialmente aumentar la tasa de nacidos vivos y embarazos subsecuentes en mujeres con útero septado y abortos espontáneos recurrentes. En esta serie de casos, la tasa de embarazo alcanzó los niveles esperados después de la metroplastia histeroscópica, demostrando que esta intervención no afecta negativamente la fertilidad; de hecho, el 92 % de las pacientes lograron embarazarse durante el primer año posterior a la cirugía. La tasa de abortos fue significativamente reducida (20 %) en comparación con el pronóstico preoperatorio (riesgo de aborto del 88 %). Las complicaciones obstétricas fueron poco comunes, con un caso de parto prematuro a las 32 semanas debido a un RPM pretérmino (1 de 22 pacientes; 4 %). Sin embargo, la eficacia real de la metroplastia para el útero septado en el rendimiento reproductivo de la pérdida gestacional recurrente aún no se ha establecido por completo.
Metroplastia histeroscópica
La mayoría de los estudios se basan en series pequeñas con criterios de inclusión variables, y muchos son retrospectivos, comparando resultados reproductivos pre y postoperatorios. Aunque un metaanálisis reciente mostró que la mitad de las mujeres con historial de abortos espontáneos recurrentes tuvieron al menos un nacimiento vivo después de la metroplastia histeroscópica, las limitaciones éticas y la falta de ensayos clínicos aleatorios y estudios controlados restringen estas conclusiones.
La metroplastia histeroscópica se considera el tratamiento estándar para mujeres con útero septado y pérdida recurrente del embarazo, aunque no hay datos sólidos sobre la utilidad de la supervisión ecográfica o laparoscópica intraoperatoria, esta última necesaria en casos de malformaciones complejas. Por ejemplo, para la resección del tabique, se emplean diversas técnicas de metroplastia histeroscópica, como el resector monopolar, bipolar, incisión mecánica, láser y ultrasonido, sin que se hayan reportado diferencias significativas en los resultados reproductivos entre estas técnicas.
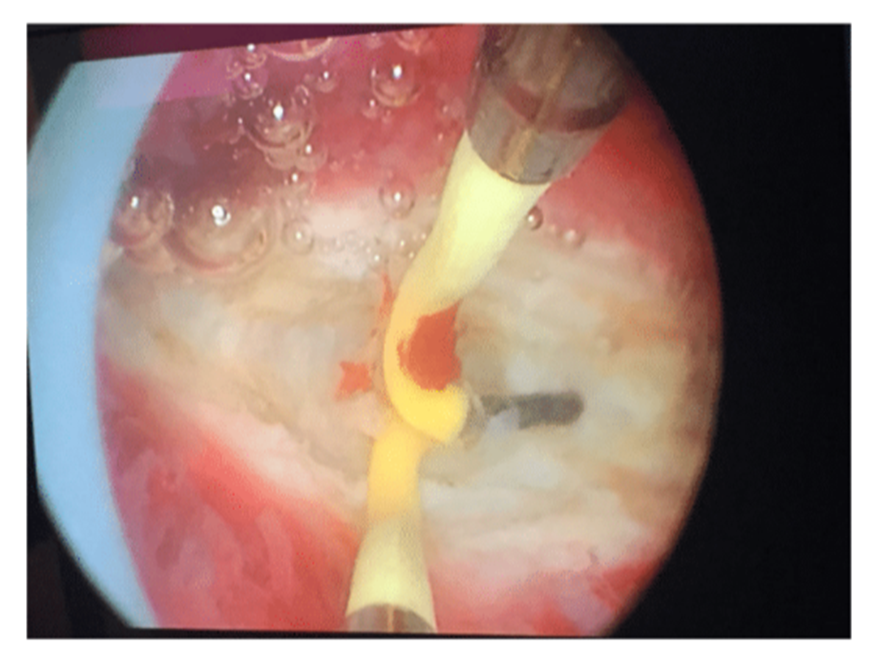
Por su parte, las técnicas mecánicas o con micro tijeras ofrecen una mejor identificación de las estructuras profundas del miometrio, reduciendo el riesgo de lesiones y daños a las estructuras nerviosas subyacentes. La introducción reciente de mini resectores con diámetros reducidos permite una cirugía mínimamente invasiva, con menor molestia para la paciente y una precisión terapéutica óptima. De acuerdo con un estudio reciente, la metroplastia histeroscópica con miniresectoscopio es comparable en eficacia a la realizada con resectoscopio convencional, con ventajas como menor tiempo de dilatación cervical, facilitación de la entrada del resectoscopio, tiempo operatorio más corto y menor morbilidad posoperatoria en términos de disminución del dolor.
¿Qué técnica utilizar entonces?
No hay diferencias en los resultados reproductivos según la técnica utilizada, ya sea incisión mecánica, resectoscopia o ecografía. Por un lado, la literatura ha informado 18 casos de ruptura uterina en pacientes sometidas a metroplastia, asociados con exceso de incisión o resección en el fondo uterino, y uso excesivo de coagulación o perforación durante la cirugía. La reepitelización completa de la cavidad uterina ocurre en los primeros 2 meses posoperatorios, aunque no hay una recomendación precisa sobre el tiempo mínimo para concebir después de la cirugía. Además, no hay pruebas suficientes para respaldar el uso de danazol o agonistas de GnRH antes de la incisión del tabique, ni para recomendar terapias como estrógenos-progestágenos para prevenir adherencias postoperatorias.