12158Views 0Comments
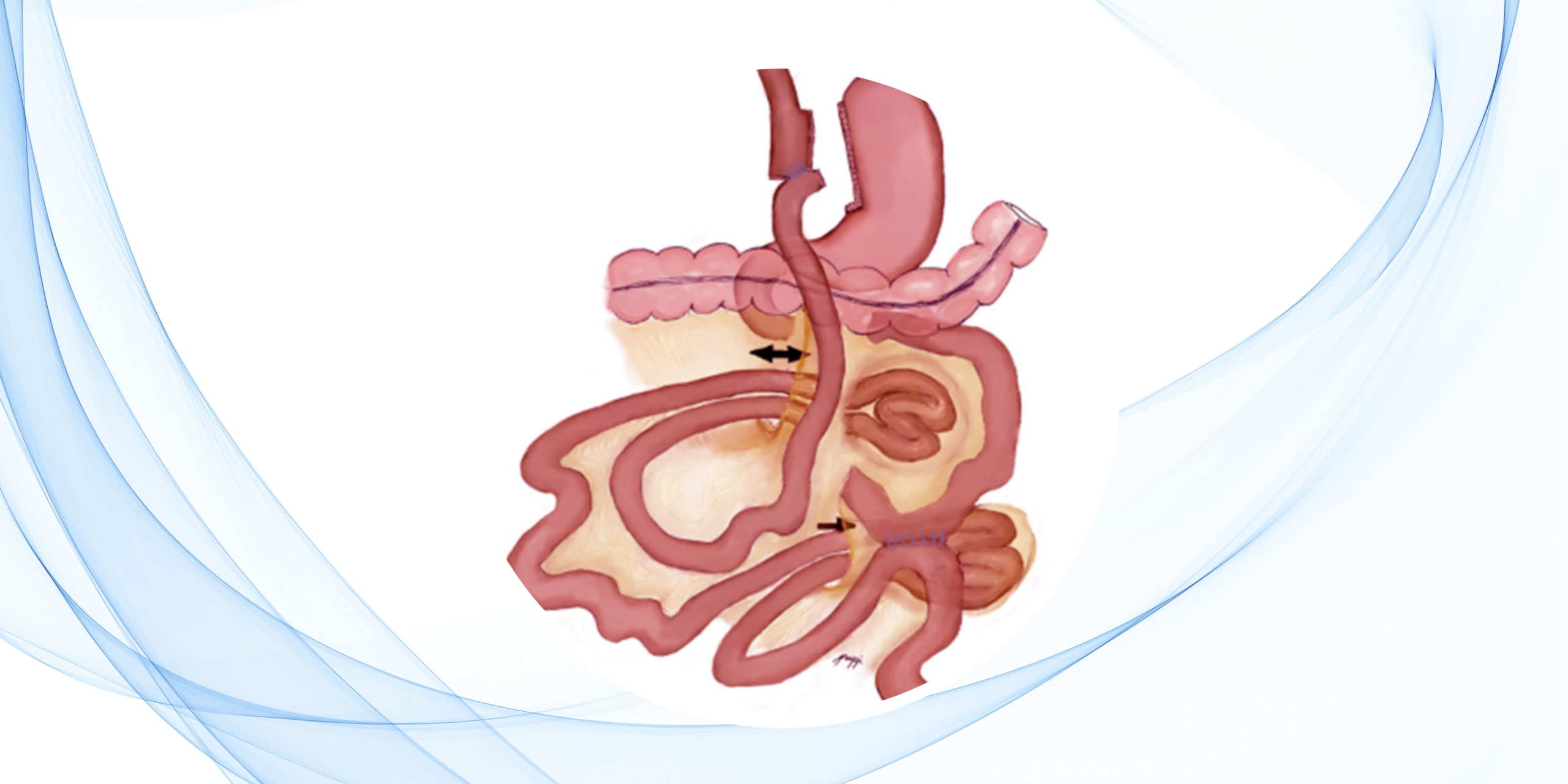
El bypass gástrico en Y de Roux se ha consolidado como el estándar en el tratamiento quirúrgico de la obesidad y es la cirugía más utilizada para comparar nuevas técnicas en el campo de la cirugía bariátrica. Además, es una práctica que se ha realizado durante largo tiempo desde los inicios de esta especialidad médica.
Aunque las complicaciones son poco frecuentes en comparación con los beneficios, es fundamental que el cirujano mantenga una alta sospecha y las trate de manera temprana. La obstrucción intestinal es una de las complicaciones posoperatorias del bypass gástrico, generalmente causada por adherencias, hernias internas, estenosis y, en menor medida, por intususcepción intestinal o impactación alimentaria.
En el siguiente artículo, abordaremos cada una de estas complicaciones obstructivas, sus factores de riesgo, diagnóstico y manejo.
Impactación alimentaria: bezoar
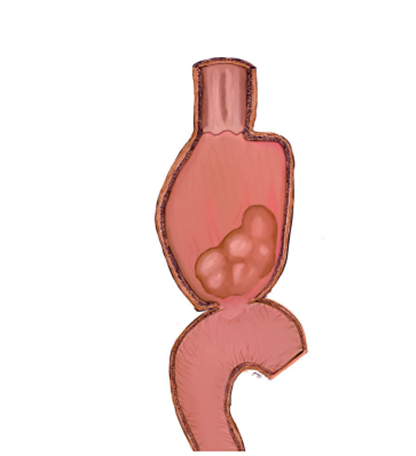
La impactación alimentaria, también conocida como bezoar, ocurre cuando se acumulan en el sistema digestivo materiales como celulosa y cabello que no pueden digerirse. Esto puede provocar obstrucción intestinal, aunque es poco común en pacientes con cirugía de bypass gástrico, afectando menos del 1% de los casos. Esta obstrucción puede clasificarse según el tipo de bezoar: tricobezoar (cabello no digerido), fitobezoar (vegetales o frutas no digeridos) y farmacobezoar (medicamentos no digeridos).
Factores de riesgo del bezoar
En pacientes bariátricos operados de bypass gástrico, el fitobezoar es el tipo más común, generalmente localizado en la bolsa gástrica. Los factores de riesgo incluyen alta ingesta de fibra, digestión inadecuada, deglución sin masticación previa, trastornos de motilidad gástrica y falta de ácido gástrico.
Síntomas, diagnóstico y tratamiento
Los síntomas pueden ser disfagia, náuseas, vómitos, saciedad precoz y dolor epigástrico que empeora después de comer. El diagnóstico se realiza mediante fluoroscopia, tomografía abdominal o endoscopía. El tratamiento puede ser endoscópico o quirúrgico, dependiendo de la localización del bezoar.
Después del tratamiento, se recomienda beber líquidos abundantes, masticar lentamente y realizar una evaluación psiquiátrica como medida preventiva. La modificación de hábitos alimenticios y la asesoría nutricional son importantes después de la cirugía gástrica. Se debe considerar la posibilidad de bezoar en el diagnóstico diferencial de obstrucción intestinal post-bypass gástrico, ya que tiene un riesgo de recurrencia del 14%.
Este artículo ha sido redactado con base en la información del libro: “Complicaciones en Cirugía Bariátrica. Abordaje interdisciplinario”, escrita por líderes mundiales en la disciplina de la cirugía bariátrica y metabólica, Mariano Palermo, Ramón Vilallonga, Maria Rita Rodríguez, Edgardo E, Serra y Natan Zundel.
Estenosis del bypass gástrico
La estenosis del bypass gástrico es la complicación más común de esta cirugía, con una incidencia que varía del 3 % al 27 %. Esta suele localizarse principalmente en la anastomosis gastroyeyunal y se manifiesta alrededor de 2 meses después de la operación. Es importante destacar que esta anastomosis debe ser estrecha para cumplir su función restrictiva en la pérdida de peso, con un diámetro objetivo de 12 mm-15 mm. Además, la estenosis se define como un diámetro menor de 10 mm y se clasifica en leve (7 mm-9 mm), moderada (5 mm-6 mm) y grave (< 4 mm).
Factores de riesgo de la estenosis del bypass gástrico
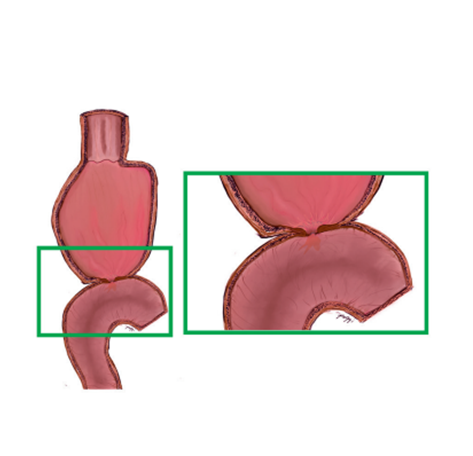
Dentro de los factores de riesgo se incluye que la edad sea mayor a los 60 años, el uso de sutura circular en la anastomosis, fuga posoperatoria, úlcera marginal (especialmente con uso de antiinflamatorios no esteroideos), abordaje antecólico, tabaquismo, isquemia y tensión en la anastomosis.
Un estudio de 2014 encontró una asociación significativa entre la sutura circular y la estenosis post-bypass gástrico. En dicho estudio, la incidencia de estenosis con sutura circular fue del 7,12 %, en comparación con el 1,09 % con sutura mecánica lineal.
Síntomas, diagnóstico y tratamiento
La disfagia, la intolerancia a líquidos y sólidos, náuseas, vómitos, odinofagia, epigastralgia y dolor abdominal, son algunos de los síntomas más comunes durante la estenosis, que pueden llevar a complicaciones nutricionales.
El diagnóstico puede requerir un estudio contrastado de esófago y estómago, aunque la realización de la endoscopia es más sensible para detectar la estenosis. Por su parte, el tratamiento consiste en dilataciones progresivas de las anastomosis, con precaución para evitar la perforación; sin embargo, en casos graves, se recurre a la cirugía en caso de perforación, fracaso o recurrencia de la estenosis, especialmente cuando se diagnostica tardíamente, pasados tres meses del posoperatorio.
Intususcepción
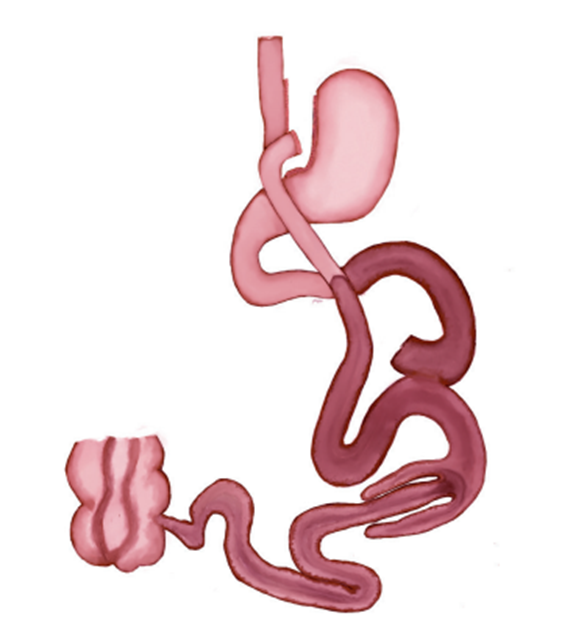
La intususcepción es una causa poco común de obstrucción en el bypass gástrico en Y de Roux, pues su prevalencia es baja con el 0,07 % al 1,2 %. Además, suele observarse con mayor frecuencia en mujeres con una pérdida significativa de peso, lo que puede indicar una clara obstrucción. Generalmente ocurre en la anastomosis yeyuno yeyunal y se caracteriza por ser retrógrada, sin asociación con tumores u otras patologías.
Se cree que los trastornos de la motilidad del intestino delgado, causados por la construcción del asa de Roux y la pérdida de peso, contribuyen a la formación de peristalsis retrógrada y, por consiguiente, al desarrollo de intususcepción.
Síntomas, diagnóstico y tratamiento
El dolor abdominal, las náuseas, los vómitos, la obstrucción intestinal y las deposiciones sanguinolentas hacen parte de los síntomas de la intususcepción. Ahora bien, para el método diagnóstico, el más efectivo es la tomografía abdominopélvica, con el signo de la diana presente en aproximadamente el 80% de los casos.
Y cuando hablamos de tratamiento, este consiste en reducir la intususcepción y evaluar la viabilidad del intestino intususceptado, con la posibilidad de suturar el asa común con el asa biliar, aún cuando esto puede llevar a recurrencia. Sin embargo, en casos graves, es recomendable optar por la resección y rehacer la anastomosis, o incluso realizar dos anastomosis separadas para evitar complicaciones futuras.
Hernias internas en bypass gástrico
La hernia interna es una complicación poco común pero seria en cirugías que implican la división del mesenterio, con una incidencia del 1 % al 7,5 % de los pacientes, aunque podría ser mayor puesto que algunos pacientes no presentan síntomas. Por lo general, los síntomas aparecen unos 2 años después de la cirugía, con una pérdida de peso significativa que agranda los espacios creados en la operación y facilita la herniación de las asas intestinales. Este riesgo es vitalicio y debe considerarse en el diagnóstico de obstrucción parcial y dolor abdominal agudo o crónico en el posoperatorio tardío. Además, la hernia interna es señalada como la principal causa de dolor abdominal en este período.
Factores de riesgo
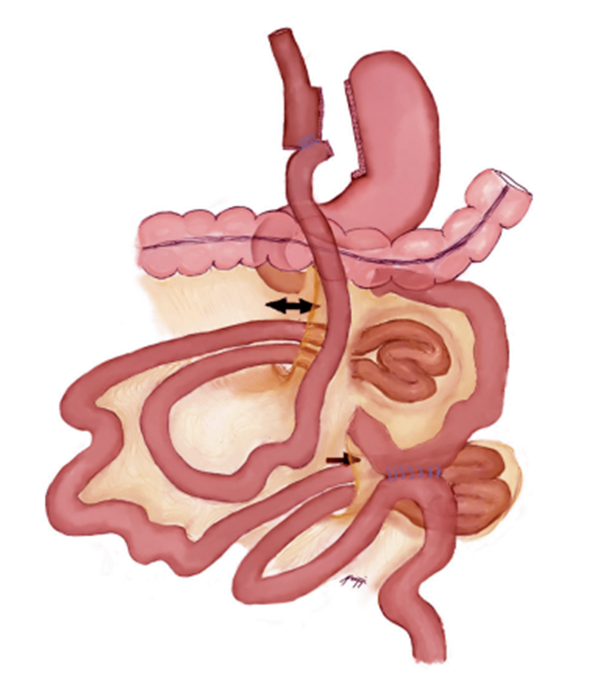
Entre los factores de riesgo tras el bypass gástrico se incluyen la pérdida de peso extrema, el embarazo y la falta de cierre de defectos durante la cirugía. El diagnóstico tardío aumenta la mortalidad y morbilidad. Las localizaciones más comunes son el defecto mesoyeyunal, el de Petersen y el mesocólico, siendo el de Petersen el más frecuente según la mayoría de la literatura. No hay diferencias significativas en la prevalencia entre abordajes retro y antecólico, aunque algunos estudios sugieren menor incidencia con el abordaje antecólico y eliminación de la hernia mesocólica.
Existen diferentes tipos de defectos relacionados con la hernia interna:
a. Mesoyeyunal: se identifica al elevar el asa yeyunal y exponer el mesenterio, generalmente involucra el asa biliopancreática. La solución consiste en elevar el asa yeyunal ventralmente, reducir la hernia y cerrar el defecto con sutura no reabsorbible.
b. Espacio de Petersen: suele implicar el asa de Roux o el asa biliar. Para resolverlo, es necesario suturar el mesenterio del asa de Roux al colon transverso y su mesenterio.
c. Mesocólico: se reconoce al elevar el colon transverso utilizando los apéndices epiploicos. La mayoría de los casos involucran el asa de Roux y requieren suturas circunferenciales alrededor del asa de Roux al pasar por el defecto. Es importante destacar que esta hernia solo ocurre en casos de bypass gástrico construidos con abordaje retrocólico.
Los síntomas clínicos de esta obstrucción tras un bypass gástrico incluyen dolor abdominal de tipo cólico agudo o intermitente, náuseas, vómitos, distensión abdominal y disfagia, los cuales están presentes en el 33 % de los pacientes con hernia interna. Ahora bien, el método diagnóstico principal es la tomografía abdominal, destacando patrones como el signo de giro del mesenterio o signo del remolino, junto con otros signos de obstrucción intestinal. Si no se encuentran hallazgos positivos y persisten los síntomas, se puede considerar la exploración laparoscópica según criterio del cirujano bariátrico.