644Views 0Comments
Este artículo se basa en el contenido del libro Enfermedades pulmonares poco frecuentes e intersticiales, una obra de Claudio Sorino y Sergio Agati, una obra publicada por Editorial Amolca. El texto explica la fibrosis pulmonar idiopática con un patrón típico de neumonía usual en la tomografía computarizada torácica de alta resolución.
La fibrosis pulmonar idiopática (FPI) es una enfermedad intersticial rara, caracterizada por la pérdida progresiva de células con fenotipo secretor asociado a la senescencia. Suele diagnosticarse en personas mayores de 50 años y es más frecuente en hombres.
Entre sus principales factores de riesgo se encuentran el tabaquismo y la exposición a metales o polvo de madera. A pesar de los avances terapéuticos, la supervivencia media sin tratamiento se mantiene entre 2 y 3 años, por lo que el diagnóstico temprano es fundamental. Actualmente, las terapias antifibróticas como la pirfenidona y el nintedanib pueden reducir hasta en un 50% el deterioro de la función pulmonar.
El papel de la TCAR en el diagnóstico
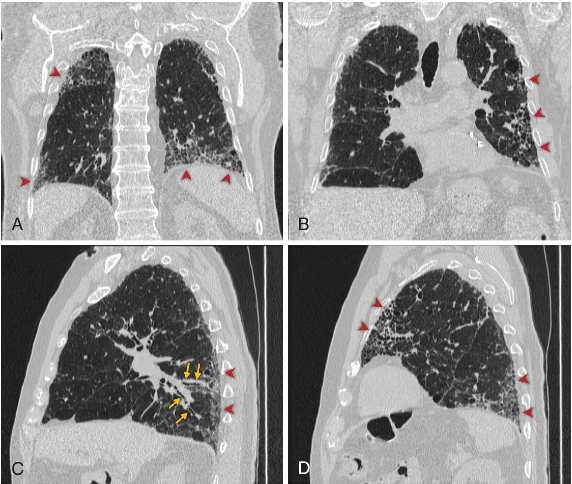
La tomografía computarizada de alta resolución (TCAR) es esencial para identificar la presencia y el tipo de enfermedad pulmonar intersticial. En la FPI, el patrón radiológico más frecuente es el de neumonía intersticial usual (NIU), asociado a un peor pronóstico. Su identificación se basa en tres hallazgos clave:
- Panal de abejas: espacios aéreos quísticos subpleurales con paredes definidas.
- Bronquiectasias por tracción: dilatación bronquial secundaria a distorsión del parénquima.
- Predominio subpleural y basal de las reticulaciones y del panal de abejas.
Seguimiento clínico y radiológico
El control de la FPI debe enfocarse en tres componentes: síntomas, función pulmonar y cambios radiológicos. Se recomienda un seguimiento clínico cada 3 a 6 meses, ya que el aumento de la disnea y la disminución de la tolerancia al ejercicio suelen ser los primeros indicadores de progresión. La TCAR anual permite evaluar la evolución de la enfermedad, evidenciando un incremento en las reticulaciones, bronquiectasias por tracción o panal de abejas. Además, desempeña un papel importante en la detección temprana de cáncer de pulmón, cuya incidencia es mayor en pacientes con FPI.
Caso clínico
FPI valuación inicial
Un hombre de 65 años consultó por disnea progresiva de esfuerzo y tos seca de dos años de evolución. Había sido tratado inicialmente como EPOC con esteroides orales, broncodilatadores y antibióticos, sin mejoría. La radiografía de tórax mostró un patrón intersticial reticular basal, motivo por el cual fue remitido al neumólogo. El paciente era exfumador y oficinista jubilado, sin antecedentes de exposición nociva y con comorbilidades controladas (hipertensión y diabetes tipo 2). Su saturación de oxígeno era del 95% en reposo y no presentaba signos clínicos de enfermedad del tejido conectivo.

Estudios diagnósticos del paciente
La presencia de crepitantes finos basales llevó a solicitar una TCAR, que mostró reticulaciones periféricas, bronquiectasias por tracción y panal de abejas de predominio basal, compatible con un patrón NIU. Las pruebas de función pulmonar revelaron un patrón restrictivo con disminución moderada de la capacidad de difusión de monóxido de carbono. Los estudios reumatológicos fueron negativos, descartando una enfermedad del tejido conectivo. El caso fue revisado por un equipo multidisciplinario compuesto por neumólogos, radiólogos y reumatólogos.
Evaluación funcional y cardiovascular
En la prueba de marcha de 6 minutos, el paciente recorrió 350 metros y presentó disnea marcada y desaturación significativa a los dos minutos. La pulsioximetría nocturna evidenció hipoxemia persistente, con una saturación media del 89,9% y un 29,4% del tiempo por debajo del 90%, alcanzando un mínimo del 81%. La ecocardiografía mostró regurgitación mitral y tricuspídea leves, función sistólica conservada y sin signos de hipertensión pulmonar.


Tratamiento y evolución
El neumólogo discutió con el paciente la opción de iniciar tratamiento antifibrótico, sin encontrar interacciones farmacológicas relevantes para nintedanib o pirfenidona. Se explicaron los posibles efectos adversos, como fotosensibilidad o diarrea. El paciente inició nintedanib 150 mg dos veces al día, acompañado de controles mensuales de laboratorio. A los tres meses se identificó una alteración en las transaminasas, por lo que el fármaco se suspendió temporalmente. Tras la normalización de los valores, se reinició con una dosis reducida de 100 mg dos veces al día, junto con oxígeno suplementario nocturno y seguimiento ecocardiográfico.


Evolución al año de seguimiento
Un año después, el paciente mantenía síntomas estables, con volúmenes pulmonares y capacidad de difusión sin deterioro significativo. La capacidad vital forzada era del 73% de lo previsto y la DLCO del 50%. La nueva TCAR no evidenció progresión radiológica y la presión arterial pulmonar estimada por ecocardiograma permanecía cercana a la normalidad.
Conclusiones
La fibrosis pulmonar idiopática es una enfermedad progresiva que requiere diagnóstico temprano, evaluación multidisciplinaria y seguimiento estrecho. El patrón NIU en la TCAR es fundamental para establecer el diagnóstico y orientar el pronóstico. Los tratamientos antifibróticos, como pirfenidona y nintedanib, han demostrado ralentizar la progresión y preservar la función pulmonar. Este contenido, basado en el Capítulo 2 del libro Enfermedades Intersticiales Pulmonares, resalta la importancia de un abordaje integral para optimizar los resultados clínicos en pacientes con FPI.
Consulta más artículos de Cuidados Intensivos dando clic aquí.